免疫检查点抑制剂不良反应及管理
目前,免疫检查点抑制剂被用于14种以上的肿瘤治疗,部分患者疗效可持续5年以上,如黑色素瘤患者的5年生存率可达20%~40%。免疫检查点抑制剂包括CTLA-4抑制剂(Ipilimumab)、PD-1抗体(Nivolumab、Pembrolizumab)和PD-L1抗体(Atezolizumab, Avelumab, Durvalumab)。随着免疫检查点抑制剂处方量的激增,临床医生非常有必要加强对免疫检查点抑制剂不良反应的了解。(JAMA. 2018年10月4日在线版 doi:10.1001/jama.2018.13995)
发生机制
在正常的生理条件下,T细胞受体(也被称为免疫检查点)通过抑制树突状细胞介导的T细胞活化(CTLA-4途径)或通过在炎症部位诱导T细胞衰竭(PD-1/PD-L1途径)来预防自身免疫事件的发生。
去除对T细胞功能的抑制作用后,免疫检查点抑制剂即可促进T细胞介导的抗肿瘤作用。不过,免疫检查点抑制剂也可能诱发T细胞的抗宿主组织活性,间接促进了对(任何)器官的自身免疫作用。
虽然器官特异性AE的原因尚不清楚,免疫检查点抑制剂可能使此前已存在的器官特异性炎症、或自身免疫性疾病的遗传易感性、或自身细胞与恶性细胞共有的抗原等暴露了出来。不同的免疫检查点抑制剂,其自身免疫性不良反应是相似的。与抗PD-1/PD-L1药物相比,CTLA-4抗体的自身免疫性不良反应发生得更早、发生率更高、更严重。
一般管理原则
抗CTLA-4相关的自身免疫性不良反应呈剂量依赖性,但抗PD-1/PD-L1单药治疗则无此现象。
虽然AE最常发生于治疗的头12周内,但治疗中断6个月后内也可发生。大多数不良反应发生急骤,且于应用类固醇治疗1~7天后消退。因此,轻症的自身免疫性不良反应可应用小剂量糖皮质激素(泼尼松,0.5 mg/kg)来治疗,重症时使用大剂量糖皮质激素(1~2 mg/kg)。
通常情况下,类固醇应在4周内逐渐减量。10%的患者在类固醇停药后出现不良反应复发,导致患者需要再次住院。抗PD-1单药治疗患者的再住院率为5%,抗CTLA-4联合抗PD-1治疗患者为36%。
处方类固醇3~7天内症状仍未改善时,应考虑用疾病特异性二线免疫抑制剂,例如使用英夫利昔单抗或霉酚酸酯。为了应对免疫检查点抑制剂相关不良反应而全身给予的类固醇治疗,似不降低抗肿瘤作用。气促、荨麻疹和发热等输注反应并不常见,发生率一般<1%,仅应用Avelumab时较高(约为20%),非自身免疫性不良反应也不常见。
此外尚需明确的是,因获批时间较短(Ipilimumab于2011年获批,Pembrolizumab于2014年获批),不良反应的长期特征尚未明确。


结肠炎及管理
Ipilimumab治疗者的结肠炎发生率约为25%,抗PD-1/PD-L1单药治疗时<5%,但结肠炎可能致命。典型症状包括:水样腹泻(发生率>90%),腹部不适和下消化道出血(>20%)。不及时治疗可致严重脱水或肠穿孔。轻度至中度结肠炎,可补液和使用止泻药(例如洛哌丁胺)。重度腹泻,或轻度至中度腹泻持续5~7天以上时,需给予大剂量类固醇(1~2 mg/kg/d)。
一旦出现腹膜征、脱水、电解质紊乱或频繁的(>10~15次/天)大量排便,在等待结肠镜时应静脉给予类固醇并入院治疗。结肠镜活检显示上皮内中性粒细胞聚集和隐窝/腺体细胞凋亡增加支持上述诊断。在等待结肠镜检查时,应立即给予大剂量类固醇治疗。使用类固醇3~5天后仍未改善患者,英夫利昔单抗或Vedolizumab通常有效。
免疫介导的腹泻或结肠炎不可与细胞毒性药物化疗所致的腹泻相混淆。因为细胞毒性化疗所致的腹泻通过止泻药、补液和调节电解质就能有效控制;但免疫检查点抑制剂所致的结肠炎需要使用类固醇。
肺炎及管理
免疫检查点抑制剂相关肺炎也具致命性,发生率为2%~5%;主要表现为干咳、气促和缺氧。发热和咳痰不常见,但提示存在感染。CT常显示为磨玻璃样影和/或间质增厚,但也有其他影像征象。有全身症状者宜接受大剂量类固醇治疗(1~2 mg/kg/d),无症状影像学异常者宜密切观察。
皮肤不良反应及管理
皮肤不良反应发生率高达30%,主要表现为瘙痒、痤疮样皮疹和中毒性表皮坏死松解症。轻度炎症者可局部应用类固醇(如氢化可的松或曲安西龙)和抗组胺药(如西替利嗪或苯海拉明)。持续或更严重的病例可能需要大剂量类固醇全身用药。水疱或黏膜受累罕见(<1%),一旦提示为大疱性疾病或Stevens-Johnson综合征,需及时皮肤病学评估和大剂量类固醇。
内分泌功能障碍及管理
抗CTLA-4治疗会发生垂体炎(高达10%),但其他免疫检查点抑制剂很少见。垂体炎患者出现肾上腺皮质功能不全的症状和体征,如低血压和疲劳。可能出现头痛,应予脑成像评估,以排除转移性疾病或垂体炎。虽然1周大剂量泼尼松可改善严重的头痛,但一般仅使用替代剂量的类固醇即可(氢化可的松:每天早上10~20 mg,每晚5~10 mg)。孤立性肾上腺皮质功能不全也可见,管理与上类似。
甲状腺功能减退症发生率高达20%,常先有无症状炎性甲状腺炎,需甲状腺激素替代治疗。症状性甲状腺功能亢进虽不常见但也可能出现,对症治疗即可(例如普萘洛尔)。甲状腺功能亢进通常都是一过性的,之后是甲状腺功能减退。内分泌异常虽然基本不可逆,但激素替代治疗即可控制。
肝炎及管理
抗PD1/PD-L1药物相关肝炎发生率为1%,抗CTLA-4药物为10%;主要表现为无症状的实验室指标异常,或较少见的疲劳、恶心、水肿和黄疸。大剂量类固醇通常有效;5~7天内未改善的难治性病例,可使用霉酚酸酯。暴发性肝功能衰竭很罕见(<1%),但静脉注射免疫球蛋白或抗胸腺细胞球蛋白可能有效。
心肌炎及管理
炎症性心肌炎发生率<1%,常伴骨骼肌肌炎,可暴发或隐匿发生,死亡风险为20%~50%;主要表现为疲劳、气促、胸部不适和肌钙蛋白升高,暴发性病例主要在免疫检查点抑制剂治疗的第一个月内出现。心电图显示心脏传导阻滞,可能会恶化为室性心律失常,需要进行心脏监测和类固醇治疗。心脏磁共振成像或心肌活检可确认诊断,心导管检查可排除心肌缺血。
尽管最佳治疗方案、剂量和药物仍不清楚,但在危及生命的情况下可能需要辅助性免疫抑制治疗(如静脉注射免疫球蛋白或抗胸腺细胞球蛋白)。
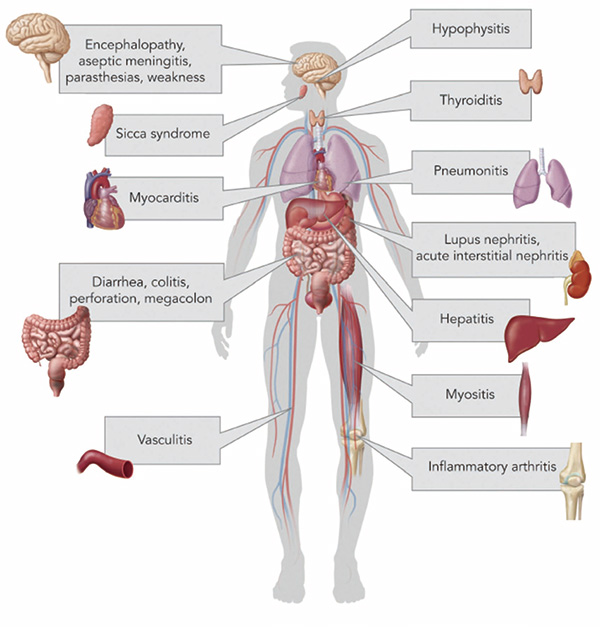
神经毒性及管理
罕见(<1%)但严重的神经毒性包括吉兰-巴雷综合征、重症肌无力和脑炎。吉兰-巴雷综合征和重症肌无力需立即给予针对性治疗,如静脉注射免疫球蛋白、血浆置换、强化支持治疗和大剂量类固醇。脑炎患者可能出现意识模糊或同时出现脑膜体征和症状,应予以腰椎穿刺,以明确中性粒细胞或淋巴细胞比例。
在评估炎症或感染原因的同时,应给予大剂量类固醇和抗生素治疗。应进行影像学检查,以排除能产生上述症状的肿瘤进展(如脊髓压迫和脑转移等)。
结语
免疫检查点抑制剂可引起有不同临床表现和严重程度的免疫毒性反应。与肿瘤专家合作,及时使用类固醇对控制毒性而言至关重要。需开展进一步研究探讨免疫检查点抑制剂相关不良反应的病理生理机制,鉴别出最有可能有严重结局的患者,开发相应的治疗方法以管理毒性作用。
(编译 王利军)














