论著|胃癌术后发生十二指肠残端漏风险:一项前瞻性多中心观察性研究(本文配发文后评论)
通信作者

李子禹教授(左),于文滨教授(右)
共同第一作者

苗儒林教授(左),任双义教授(右)
【引用本文】苗儒林,任双义,张 涛,等. 胃癌术后发生十二指肠残端漏风险:一项前瞻性多中心观察性研究[J]. 中国实用外科杂志,2025,45(3):309-315.
DOI:10.19538/j.cjps.issn1005-2208.2025.03.14
胃癌术后发生十二指肠残端漏风险:
一项前瞻性多中心观察性研究
苗儒林1,任双义2,张 涛3,田艳涛4,曲建军5,潘 源6,王 权7,梁 品8,于文滨9,李子禹1
中国实用外科杂志,2025,45(3):309-315
DOI:10.19538/j.cjps.issn1005-2208.2025.03.14
摘要
目的:
探讨当前手术条件下胃癌术后十二指肠残端漏(DSL)的发生率,评估可能的危险因素及术后引流液检测的诊断价值。
方法:
采用前瞻性多中心观察性研究方法,纳入国内9家诊疗中心2021年2月至2022年12月接受胃癌手术的1036例病人。术后第1、3、5、7天动态监测引流液淀粉酶及直接胆红素水平。主要研究终点为DSL发生率,次要终点包括Clavien-Dindo分级、并发症发生率及引流液生化指标动态变化。
结果:
DSL总发生率为0.97%(10/1036),其中Clavien-Dindo分级Ⅱ级(50.0%)和Ⅲa级(30.0%)占主导。DSL组病人心脑血管合并症比例显著高于非DSL组(60.0% vs.23.7%,P=0.016),手工离断组DSL发生率显著高于器械闭合组(33.3% vs. 0.9%,P=0.029)。DSL病人术后住院时间较非DSL组显著延长(24.4 d vs.10.9 d,P<0.01)。术后引流液淀粉酶及直接胆红素在DSL组呈持续升高趋势(术后第7天分别达35250.2 U/L和44.9 μmol/L),但组间差异无统计学意义。所有DSL病例均通过禁食、胃肠减压、生长抑素、抗感染及充分引流治愈,无死亡病例。
结论:
胃癌术后DSL发生率降至0.97%,器械闭合十二指肠残端安全可行。术后引流液淀粉酶及直接胆红素动态监测可能为早期诊断提供依据,但需更大样本验证。
基金项目:
首都卫生发展科研专项基金项目(首发2024-1-2152)
作者单位:
1北京大学肿瘤医院暨北京市肿瘤防治研究所 胃肠肿瘤中心 恶性肿瘤发病机制及转化研究教育部重点实验室,北京100142;2大连医科大学附属第二医院胃肠外科,辽宁大连 116027;3辽宁省肿瘤医院胃外科,辽宁沈阳110042;4国家癌症中心 国家肿瘤临床医学研究中心 中国医学科学院北京协和医学院肿瘤医院胰胃外科,北京100021;5潍坊市人民医院胃肠外科,山东潍坊 261000;6天津医科大学肿瘤医院胃部肿瘤科,天津300060;7吉林大学第一医院普通外科中心胃结直肠外科,吉林长春 130021;8大连医科大学附属第一医院胃肠外科,辽宁大连 116011;9山东大学齐鲁医院普通外科,山东济南250012
通信作者:
李子禹,E-mail:ziyu_li@hsc.pku.edu.cn;于文滨,E-mail:wenbin_yu2003@163.com
注:
苗儒林、任双义对本文具有同等贡献,为共同第一作者
胃癌作为全球范围内高发的恶性肿瘤,外科手术仍是其核心治疗手段[1]。十二指肠残端漏(duodenal stump leakage,DSL)作为胃癌根治术后严重并发症,其发生率在不同研究中差异较大。早期研究(2000年前)报道DSL发生率达5%,而近年文献显示已降至1.1%~2.5%[2-3]。尽管发生率下降,DSL仍构成显著的临床负担,可引发腹腔感染、脓毒症等严重结局,显著延长病人住院时间并增加医疗支出[4]。因此,DSL的预防策略、早期诊断体系及临床管理路径优化成为胃癌术后管理的重要研究方向。
国际学术界对DSL的研究焦点集中于其危险因素及预防措施。十二指肠残端加固方式(全层缝合与器械闭合)对DSL发生率的影响仍存争议[5-6]。部分研究结果证实全层缝合可降低DSL风险[5],而其他研究结果显示器械闭合与缝合加固的临床效果差异无统计学意义[6-7]。目前DSL诊断主要依赖影像学检查及临床表现,但其敏感度与特异度有限,尤其在早期诊断中存在明显局限性,亟待开发有效的生物学标记物辅助诊断。近年来研究结果表明术后引流液淀粉酶与直接胆红素的动态监测可能具有早期诊断价值,但现有证据尚不充分,且缺乏大样本多中心研究支持[2]。
国内DSL研究数量有限且多为单中心回顾性分析,缺乏多中心前瞻性数据支撑[8-9];此外,地域间医疗水平差异可能导致DSL发生率与管理策略的异质性;现有研究因样本量不足与方法学差异导致结论可推广性受限。近年来随着手术器械革新与技术进步,DSL的流行病学特征可能发生演变。基于此,开展多中心大样本前瞻性研究对明确我国DSL发生率、危险因素及管理策略具有重要现实意义。
本研究旨在通过多中心协作,分析中国胃癌术后DSL的发生率、严重程度及术后引流液检测的诊断价值,并探讨其临床管理策略,进而改善胃癌病人的术后预后。
1 资料与方法
1.1 一般资料 本研究为前瞻性多中心观察性研究,纳入北京大学肿瘤医院、大连医科大学附属第二医院、大连医科大学附属第一医院、吉林大学第一医院、辽宁省肿瘤医院、山东大学齐鲁医院、天津医科大学肿瘤医院、潍坊市人民医院及中国医学科学院肿瘤医院共9家胃癌诊疗中心接受手术治疗的胃癌病人。入组标准:(1)活检病理学结果证实为胃恶性肿瘤。(2)接受远端胃切除或全胃切除术,且消化道重建方式存在十二指肠残端(如Roux-en-Y吻合、Billroth Ⅱ式吻合及其改良方式等)。排除标准:(1)合并胆囊切除。(2)合并胰腺部分切除。(3)既往患有十二指肠溃疡。(4)合并急性出血、梗阻。本研究已通过北京大学肿瘤医院伦理委员会审查(编号:2021YJZ28),所有病人均签署了知情同意书,研究过程严格遵守《赫尔辛基宣言》的相关规定。
1.2 手术操作 所有病人均接受标准胃癌根治术,术中十二指肠残端使用直线切割闭合器进行离断或手工离断[10]。直线切割闭合器夹闭十二指肠后,通过测量十二指肠离断线高于胰腺平面的距离,以确保切断精准。十二指肠残端是否进行加固,根据术者习惯及判断决定。术中常规留置腹腔引流管。术后按各中心常规处理。
1.3 观察指标 术后第1、3、5、7天进行血液及引流液的直接胆红素和淀粉酶检验。研究收集病人的临床病理、手术操作及术后恢复等相关数据进行后续分析。本研究中心脑血管合并症主要包括冠状动脉性心脏病、心肌梗死、脑出血、脑梗死等情况。本研究的主要终点为DSL发生率。DSL定义为通过任何症状、体征、引流液变化、实验室检查及影像学检查等方式,考虑可疑为DSL的诊断。次要终点包括DSL的严重程度分级(采用Clavien-Dindo分级系统)、总体并发症发生率、腹腔感染发生率、引流液淀粉酶/直接胆红素动态变化及术后住院时间等。
1.4 统计学分析 基于既往研究数据[2-3],设定DSL发生率为1.0%,双侧95%置信区间宽度0.016(0.4%~2.0%),估算最低样本量737例。考虑10%脱落率及数据缺失风险,最终纳入1036例。分类变量以频数(百分比)表示,连续变量采用均值±标准差描述;正态分布验证通过Shapiro-Wilk检验,组间比较分别采用独立样本t检验(正态变量)或Mann-Whitney U检验(非正态变量);分类变量比较应用Χ?检验或Fisher精确检验;预后因素分析采用多元回归模型;亚组分析用于不同术式比较。所有分析通过SPSS 25.0软件完成,P<0.05判定为差异有统计学意义。
2 结果
2.1 入组病例特点 自2021年2月至2022年12月,研究共筛选了9家中心的1096例病例,剔除重建方式不符的病例19例,数据缺失无法分析的病例41例,最终入组病人1036例。所有病人的临床病理特点及手术概况见表1,术后病理信息见表2。总体病例的平均年龄为60.4岁,男性病人占比为71.7%。手术方式以微创手术为主(88.0%),开放手术占比为12.0%。胃切除范围主要为远端胃切除术(62.7%)。术中,32.1%的病人留置营养管,平均手术出血量为81.5 mL,平均手术时长为222 min。
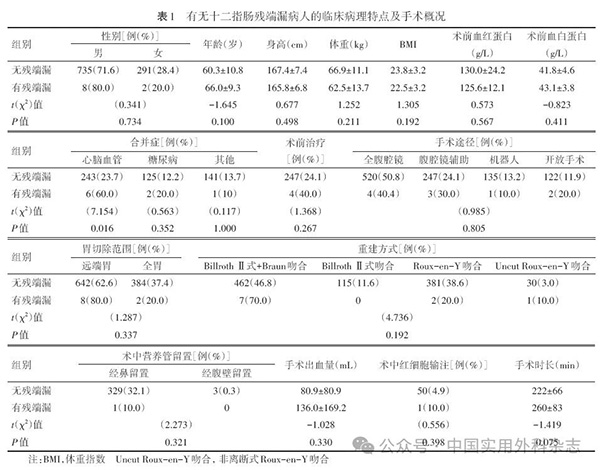
十二指肠残端以直线切割闭合器离断为主(99.7%),吻合钉多选择闭合高度1.0 mm(92.7%),残端高于胰腺平面距离平均1.1 cm。残端不额外处理病例35.9%,包埋或缝合加固病人占64.1%。
2.2 DSL和其他并发症的发生率及DSL的相关因素 DSL的发生率为0.97%(n=10),术后总体并发症率为15.3%(n=159),腹腔感染率为4.4%(n=46)。
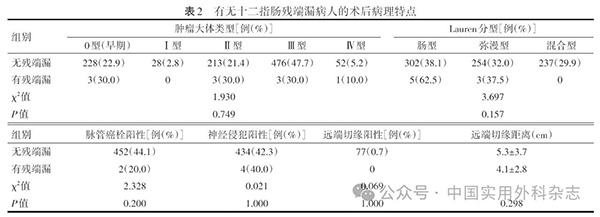
对比有无DSL的病人的临床病理特点及手术特点(见表1),DSL病人心脑血管合并症的比例显著较高(60.0% vs.23.7%,P=0.016)。术中手术时长在DSL病人中有所延长(260 min vs.222 min),但差异无统计学意义。两组病人在一般状况ECOG评分、NRS2002营养评分、临床分期、手术途径等方面差异无统计学意义。术后病理方面,两组病人在肿瘤主体位置、大体类型、组织学类型、分化程度及病理分期等各项指标差异均无统计学意义,其他指标另见表2。
残端处理情况对比见表3。接受十二指肠手工离断的3例病人中,有1例(33.3%)发生DSL,器械离断病人中,DSL发生率为0.9%,两组差异具有统计学意义(P=0.029)。然而,吻合器钉仓选择、残端高于胰腺平面的距离及残端处理方法等方面差异均无统计学意义。
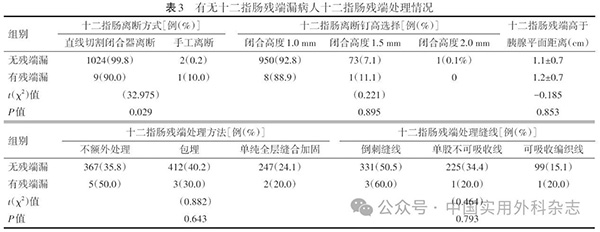
由于发生DSL的病例数较少,无法进行相关因素的回归分析和亚组分析以确定其高危因素。
2.3 DSL病人的诊断与治疗及恢复情况 病人术后恢复情况见表4。所有病人术后平均住院11.0 d,DSL病人术后平均住院天数明显延长(24.4 d vs.10.9 d,P<0.01)。DSL病人术后最高体温高于无DSL病人(38.2 ℃ vs.37.7 ℃,P=0.017),术后血红蛋白最低值亦低于无DSL病人(93.2 g/L vs.108.0 g/L,P=0.023)。此外,所有并发症病人及腹腔感染病人术后住院时间均有延长,分别为18.3 d和21.0 d。

DSL病人诊断及分级见表5。10例DSL病人中,DSL的诊断主要依靠症状体征(n=6)、引流液检测(n=10)及影像学检查(n=4)确诊。分级方面,轻症病人共6例,其中Ⅰ级、Ⅱ级病人分别为1例和5例。严重病人4例,其中Ⅲa级3例,Ⅲb级1例,无Ⅳ级及以上病例。

治疗措施,主要采用饮食控制、营养支持、胃肠减压等支持治疗,药物治疗以生长抑素类似物和抗感染治疗为主,此外,所有病人均进行充分引流,包括延长引流管留置时间、穿刺引流、二次手术肠造口引流等方式。
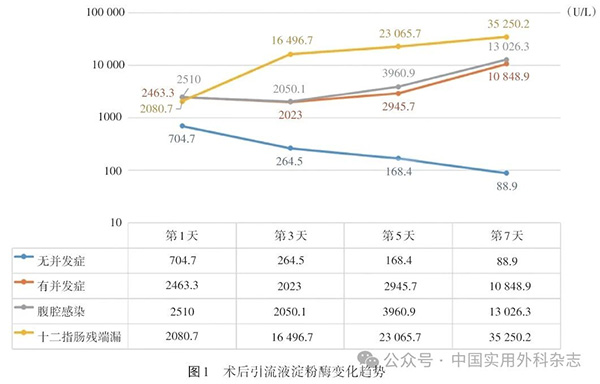
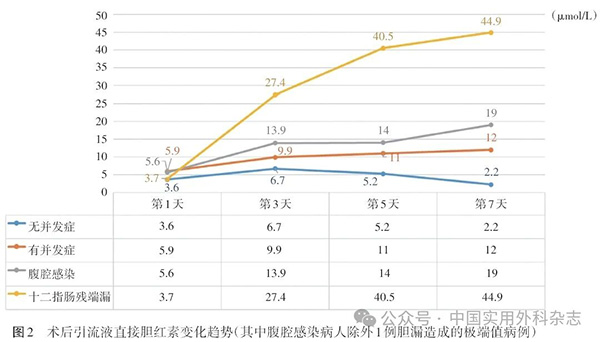
2.4 术后引流液检测 DSL病人术后第1、3、5、7天引流液淀粉酶分别为2080.7 U/L、16 496.7 U/L、23 065.7 U/L及35 250.2 U/L,直接胆红素分别为3.7 μmol/L、27.4 μmol/L、40.5 μmol/L及44.9 μmol/L,除术后第1天引流液直接胆红素外,其余值均高于无DSL病人,但差异无统计学意义。两组病人血淀粉酶及直接胆红素方面差异均无统计学意义。
无并发症、所有并发症、腹腔感染及DSL病人术后引流液淀粉酶变化情况见图1。无并发症病人术后第1天引流液淀粉酶平均为704.7 U/L,之后逐步下降。所有并发症、腹腔感染及DSL病人术后第1天引流液淀粉酶均值均高于无并发症病人。其中,DSL病人引流液淀粉酶上升更快。术后引流液直接胆红素变化情况见图2。腹腔感染病例中除外1例术后胆漏造成的极端值病例后,DSL病人术后第3天开始引流液直接胆红素均值开始高于其他病例。
3 讨论
本研究结果显示,胃癌术后DSL的发生率为0.97%,其中严重程度以Ⅱ级和Ⅲa级为主,且DSL病人术后住院时间显著增加。在当前手术条件下,使用直线切割闭合器离断十二指肠被证明是安全且可行的。术后引流液淀粉酶和直接胆红素的动态监测可能对DSL的早期诊断具有重要价值,但仍需进一步验证。
本研究中DSL的发生率为0.97%,与国际文献中报道的1.1%~2.5%接近,但略低于部分国内单中心研究的数据(1.5%~2.0%)[2-3]。这一差异可能与本研究的多中心设计以及参与中心均为较大规模的胃癌诊疗中心有关。在传统外科学书籍中,十二指肠残端漏仍是胃癌术后主要并发症之一,但近年来在临床中DSL逐渐减少。本研究通过前瞻性观察性研究,得出在目前的手术条件下,胃癌术后DSL的发生率为0.97%,可作为该并发症的参考性数据,为今后的其他研究及临床工作提供参考。就DSL的严重程度而言,Clavien-Dindo分级Ⅰ~Ⅲa级病人占比90%,大多数病人可通过支持治疗、药物治疗、穿刺引流等方式得到有效控制,仅1例病人需进行二次手术处理。与既往研究中DSL的严重程度相比,本研究结果有所不同。分析DSL发生率下降和严重程度减轻的原因,可能与近年来手术标准化操作的推广有关。此外,手术能量设备和吻合器械的改良可能也是原因之一。尽管DSL的发生率有所降低,但其引起的腹腔感染、住院时间延长及医疗费用增加仍不可忽视。
在十二指肠残端处理方面,本研究未发现吻合器钉仓选择或残端包埋加固对DSL发生的影响存在显著差异。既往研究提示,十二指肠残端加固或包埋可能降低DSL的发生风险[5-6]。本研究结果可能是由于DSL病例数较少,未能充分反映残端处理对DSL发生的影响。总体而言,在当前的手术条件下,使用直线切割闭合器离断十二指肠是安全可行的。
在DSL的诊断方面,所有病人的引流液均出现了相关变化,症状、体征及影像学检查也是重要的诊断手段。DSL病人的引流液淀粉酶和直接胆红素的变化与其他并发症病人相比具有独特特点。DSL病人术后第1天引流液淀粉酶升高,第3天进一步快速上升,之后始终高于腹腔感染等其他并发症病人。引流液直接胆红素在DSL病人中第3天开始升高,并持续逐步升高,而其他并发症病人(除胆漏等特殊情况外)引流液直接胆红素水平通常较低。引流液检测的特点表明,淀粉酶和直接胆红素的动态变化可在术后第1~3天提示DSL的早期发生,有助于早期干预,改善预后。尤其是直接胆红素的升高更具特异性,可用于与其他腹腔感染等并发症的鉴别诊断。然而,由于本研究中DSL病例数较少,且引流液淀粉酶、直接胆红素的标准差较大,因此,对比分析差异均无统计学意义,其诊断价值仍有待进一步验证。
本研究具有一定局限性。尽管为多中心研究,但DSL阳性病例较少(仅10例),限制了危险因素分析及亚组分析的可行性,也可能导致组间差异无法充分体现。高龄、糖尿病、低蛋白血症、术前抗肿瘤药物治疗或放疗等因素是胃癌术后消化道漏的相关因素,而本研究中由于DSL病例数有限,这些可能相关因素的差异不能在数据中充分体现,因此对危险因素的评估和解读需要谨慎[11-12]。部分中心的数据存在不完整或缺失的情况,这可能影响数据的代表性和结果的可靠性。此外,不同中心在十二指肠残端处理方式(如缝合加固、器械闭合)上的差异,可能对DSL的发生率及严重程度产生影响。由于本研究的随访时间较短(30 d),未能评估DSL对病人长期预后的影响。对DSL病人的引流液检测中,本研究仅收集到术后第7天的数据,没有进一步延长收集时间,可以提供诊断作用,但无法通过该指标确定DSL愈合的时间,在今后的研究及临床实践中,可尝试进一步延长引流液检测时间来评估DSL的愈合情况。未来工作中,由于DSL在当前外科条件下的低发生率,开展随机对照研究存在较大困难,因此,在临床实际工作中保存详实数据并开展真实世界研究,探索DSL的相关因素及诊疗手段,可能是更为实际的做法。
综上所述,本研究结果显示胃癌术后DSL的发生率为0.97%,其中Ⅱ级和Ⅲa级为主,病人术后住院时间显著增加。在当前手术条件下,使用直线切割闭合器离断十二指肠是安全可行的。术后引流液淀粉酶和直接胆红素的动态监测可能对DSL的早期诊断具有重要价值,但仍需进一步验证。
利益冲突
所有作者均声明不存在利益冲突
作者贡献声明
李子禹负责研究设计及总体统筹;苗儒林负责研究数据收集整理、统计及文章撰写;于文滨、任双义、张涛、田艳涛、曲建军、潘源、王权、梁品为分中心负责人,负责研究方案审核及细节优化、分中心病例入组、文章修订及审核;于文滨、任双义另负责研究监管及数据审查
参考文献
(在框内滑动手指即可浏览)
[1]中国抗癌协会胃癌专业委员会.胃癌诊治难点中国专家共识(2020版)[J].中国实用外科杂志,2020,40(8):869-904.DOI:10.19538/j.cjps.issn1005-2208.2020.08.01.
[2]Gu L,Zhang K,Shen Z,et al.Risk factors for duodenal stump leakage after laparoscopic gastrectomy for gastric cancer[J].J Gastric Cancer,2020,20(1):81-94.DOI:10.5230/jgc.2020.20.e4.
[3]Kyzer S,Binyamini Y,Melki Y,et al.Comparative study of the early postoperative course and complications in patients undergoing Billroth I and Billroth II gastrectomy[J].World J Surg,1997,21(7):763-767.DOI:10.1007/s002689900302.
[4]李国立,王绪林,何琪.胃癌根治术后十二指肠残端漏防治[J].中国实用外科杂志,2017,37(4):358-361.DOI:10.19538/j.cjps.issn1005-2208.2017.04.09.
[5]孙龙和,王伟,周家杰,等.改良Q型荷包缝合包埋法用于腹腔镜胃癌根治术十二指肠残端处理价值研究[J]. 中国实用外科杂志,2024,44(7):816-821.DOI: 10.19538/j.cjps.issn1005-2208.2024.07.19.
[6]于吉人.胃癌根治术中十二指肠残端加固缝合问题[J].中国实用外科杂志,2017,37(4):386-387.DOI:10.19538/j.cjps.issn1005-2208.2017.04.16.
[7]叶剑强.胃腺癌术后十二指肠残端瘘相关危险因素分析及十二指肠残端加固的短期疗效分析[D].福建:福建医科大学,2021.
[8]陈明.十二指肠残端瘘12例诊治分析[J].中国实用外科杂志,2012,32(11):953,955. 文章编号:1005-2208(2012)11-0953-02.
[9]张宝庆,张仲泳.十二指肠残端瘘治疗24例临床观察[J].中国临床实用医学,2008,2(7):95-96.
[10]余江,李国新.腹腔镜胃癌根治术关键技术标准及评价[J].中国实用外科杂志,2024,44(1):61-65. DOI:10.19538/j.cjps.issn1005-2208.2024.01.09.
[11]王权,夏明杰. 腹腔镜胃癌根治术后吻合口漏防治研究进展[J]. 中国实用外科杂志,2023,43(9):1066-1069. DOI:10.19538/j.cjps.issn1005-2208.2023.09.22.
[12]李子禹,张效鹏,李浙民. 胃癌新辅助和转化治疗后手术的难点与要点[J]. 中国实用外科杂志,2024,44(10):1099-1101. DOI:10.19538/j.cjps.issn1005-2208.2024.10.04.
(2025-02-18收稿 2025-02-23修回)
文后评论
十二指肠残端漏是胃肠外科临床工作中常见的手术并发症,主要发生于胃、十二指肠溃疡手术及胃癌根治术(毕Ⅱ式吻合)中。既往研究结果表明,十二指肠残端漏的发生率可高达2.5%,平均术后发病时间约为6 d。相关研究结果显示,十二指肠残端漏的发生与多种风险因素密切相关,包括病人的基础疾病、营养状态及手术技术等因素。例如,心脏疾病、肝硬化、营养不良、术中出血量>300 mL及缺乏手工加固等,均为重要的危险因素。由于十二指肠残端漏可引发一系列严重并发症,如感染、出血等,长期以来,各医疗中心均高度重视其预防与处理。本文通过全国多中心前瞻性研究发现,十二指肠残端漏的发生率约为1%。鉴于参与该研究的各中心均由国内胃肠外科领域的中青年学者所主导,且均具备丰富的临床经验,可基本排除手术技术因素对并发症发生率的影响。因此,该研究结果中并发症发生率相对较低,且数据具有较高的可信度。十二指肠残端漏的发生与术中操作密切相关。在重视围手术期病人营养状态优化的基础上,术中需充分游离十二指肠,并注意保护周围血管网。对于相对固定的十二指肠后壁,建议预留0.5 cm;而对于相对游离的十二指肠前壁,可适当预留1.0~1.5 cm。此外,采用单个荷包缝合方式闭合十二指肠残端,可显著降低十二指肠残端漏的发生风险。
所剑(吉林大学第一医院普通外科中心胃结直肠外科)
版权声明
本文为《中国实用外科杂志》原创文章。其他媒体、网站、公众号等如需转载本文,请联系本刊编辑部获得授权,并在文题下醒目位置注明“原文刊发于《中国实用外科杂志》,卷(期):起止页码”。谢谢合作!














