儿童AML风险分层后 诱导阶段应用米托蒽醌对比脂质体柔红霉素更佳
加拿大多伦多总医院Tierens等报告,根据儿童急性髓系白血病(AML)高危患者对诱导治疗和造血干细胞移植(hSCT)的反应情况,采用风险分层强化型诱导治疗可改善结局。米托蒽醌对比脂质体柔红霉素在诱导阶段的应用具有更好的抗白血病作用。(J Clin Oncol. 2024年4月11日在线版)
儿童AML患者诱导治疗后,流式细胞技术检出的可测量残留疾病(MRD)有很强的预后作用,hSCT可抵消该不良结局。
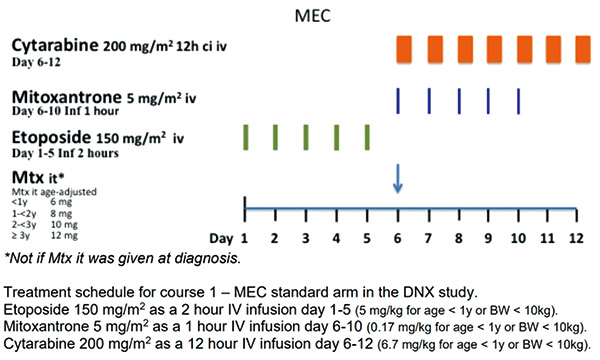
该项Ⅲ期研究采用增强型的疗效引导的诱导治疗、基于MRD的风险分层,并采用hSCT治疗诱导疗效不良的患者;在诱导阶段对比了脂质体柔红霉素(DNX)与米托蒽醌的疗效。该研究按计划随机分配了300例患者,但DNX的生产于2017年停止。在诱导治疗1中,194例患者被随机分配到米托蒽醌组或实验性DNX组。93例非随机分配的患者作为观察队列。
主要终点是完成诱导治疗1后第22天MRD<0.1%的患者比例。完成诱导治疗1后MRD ≥15%、完成诱导治疗2后MRD≥0.1%、或携带NPM1野生型的FLT3-ITD患者,被分层至高危治疗组(包括hSCT)。
结果显示,所有287例儿童患者的结局均良好,5年无事件生存(EFS)率为66.7%,5年总生存(OS)率为79.6%。总体而言,75%的患者被划入标危组,19%被划入高危组。在诱导治疗1后的第22天,MRD<0.1%的患者比例没有差异,其中MEC方案(米托蒽醌、依托泊苷、araC)组为34%、DNX方案组为30%(P=0.65);但在诱导治疗2前的末次评估中,两组分别为61%和47%(P=0.061)。5年EFS率显著较低,MEC方案组和DNX方案组的分别为56.6%和71.9%,累计复发率(CIR)分别为35.1%和18.8%。
DNX方案的不良结局仅出现在标危患者中,对比MEC方案的5年EFS率分别为55.3%和79.9%,CIR分别为39.5%和18.7%,5年OS率分别为76.2%和88.6%。按治疗分析(包括观察队列)支持这些结果。针对所有高危患者,85%接受了hSCT,5年EFS率为77.7%,5年OS率为83.0%。 (编译 孟贝茜)