免疫效果差是干细胞样CD8+T细胞减少所致?
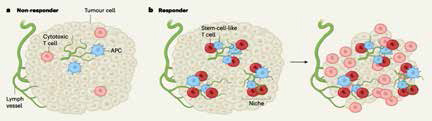
美国埃默里大学医学院Kissick等研究发现,肿瘤内竟然存在干细胞样CD8+T细胞,它们与一些抗原呈递细胞(APC)联合抱团,组成独立的抗肿瘤基地。研究者推测,T细胞对肿瘤的杀伤力降低,并非检查点阳性的耗竭性T细胞过多,或肿瘤的PD-L1的表达水平太高,而是干细胞样CD8+T细胞组建的抗肿瘤基地太少。(Nature. 2019年12月11日在线版. doi: 10.1038/s41586-019-1836-5.)

有述评专家认为,该研究发现了一个肿瘤中浸润性T细胞的全新来源,或可改变现行免疫治疗模式。学界认为,肿瘤中浸润性T细胞多寡,与肿瘤患者的生存获益和免疫治疗的反应程度密切相关,为何有些肿瘤浸润性T细胞多而有些却很少,研究者进行了深入研究。
研究者收集了肾癌患者的肿瘤组织,用流式细胞术分析肿瘤组织中癌细胞和CD8+T细胞的状况。分析发现,所有患者的肿瘤组织中,CD8+T细胞占比在0.002%到20%以上。结合患者的疾病进展情况,CD8+T细胞占比在2.2%以下的肾癌患者,术后进展速度快4倍,CD8+T细胞的占比与其他的临床数据均无相关性,提示有一种未知的调控肿瘤中CD8+T细胞数量的机制。
研究者推测,肿瘤中CD8+T细胞的比例,可能与肿瘤中T细胞的组成有关。细致分析T细胞的免疫检查点、共刺激因子和重要的转录因子的表达,研究者发现了高表达PD-1、CTLA4和TIM3等免疫检查点分子的耗竭性CD8+T细胞,还发现了一群免疫检查点分子表达水平低、共刺激分子CD28和转录因子TCF1表达水平高的CD8+T细胞(TCF1是干细胞样T细胞的关键转录因子)。
研究者证实,TCF1表达水平高的CD8+T细胞,确实具备干细胞的能力,可分化成表达免疫检查点的终末杀伤性T细胞。且肿瘤内T细胞应答的强度,与具备干细胞特性的TCF1 + T细胞群体产生终末分化T细胞的能力有关。
表观遗传学分析证实,肿瘤中确实存在两种不同类型的CD8+T细胞,一种有增殖能力,一种有杀伤肿瘤细胞的能力。肿瘤中干细胞样CD8+T细胞的数量与树突状细胞存在显著相关性,而与巨噬细胞无相关性。
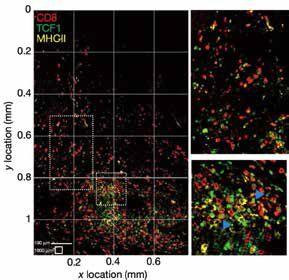
免疫荧光标记技术分析发现,干细胞样CD8+T细胞的生存环境中,每10000平方微米范围内至少有5个携带MHC-Ⅱ的抗原呈递细胞;不表达TCF1的非干细胞样CD8+T细胞的分布没有这一特点,多种肿瘤组织均存在这一分布现象。抗原呈递细胞可能为干细胞样CD8+T细胞提供适宜的生存空间,使其分化成杀伤性T细胞,维持肿瘤免疫应答。
研究者在人体肿瘤样本中验证了这一发现,在26个肿瘤样本的10万多个视野中,无论患者的肿瘤中CD8+T细胞的浸润程度如何,通常都能确定几个MHC-Ⅱ密集区域,存在TCF1阳性CD8+T细胞;疾病无进展的患者,MHC-Ⅱ密集区域明显更多。MHC-Ⅱ密集区域少的患者无进展生存期显著较短,该因素的影响独立于PD-L1表达水平。
研究者指出,原本以为干性T细胞会在淋巴结中远程“指挥战斗”,没想到免疫系统在肿瘤内部建立了前线基地。研究者认为,该研究意义重大,很多肾癌患者即使接受了根治手术,还会出现复发,该研究有助于判断哪些患者复发风险高,指导相应的治疗。还可帮助筛选免疫治疗患者,肿瘤组织呈TCF1阳性的患者,免疫治疗有效的可能性也更高,这对于不适合手术的患者尤其重要。
(编译 赵永城)














